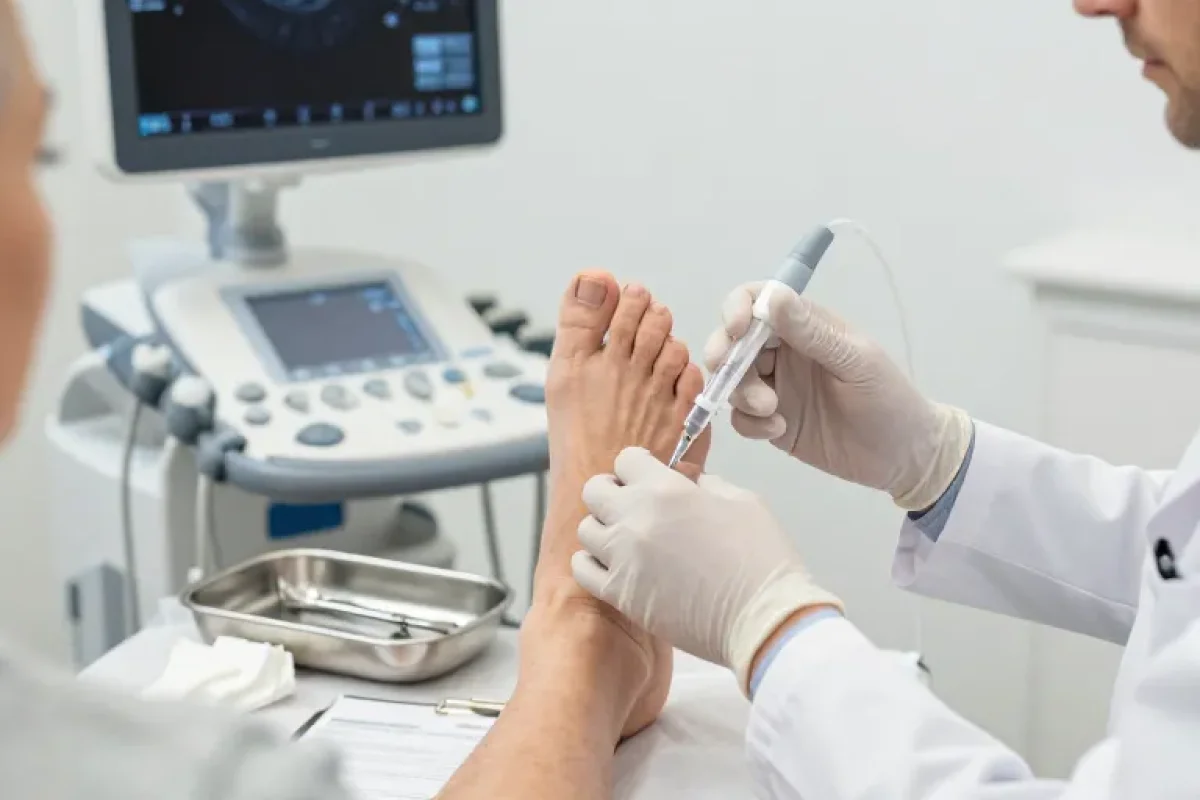
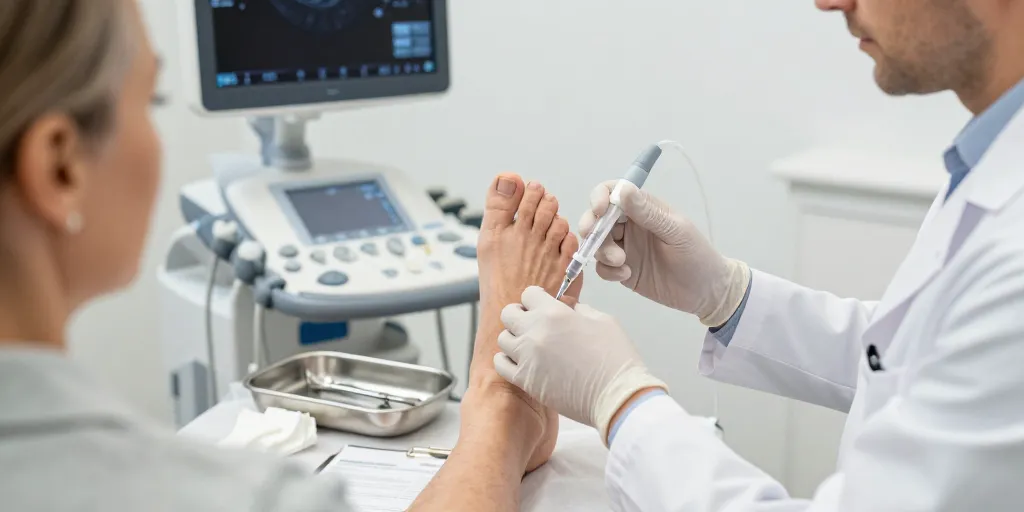
L’épine calcanéenne (ou talalgie d’insertions plantaires) est une cause fréquente de douleur du talon. La majorité des patients s’améliorent avec un traitement conservateur (repos relatif, semelles orthopédiques, étirements du tendon d’Achille et du fascia plantaire, rééducation) mais un pourcentage significatif conserve une douleur gênante après 6 à 12 semaines. L’infiltration peut alors être proposée pour réduire rapidement la douleur et permettre la reprise d’activités et d’exercices de renforcement.
Objectifs et place de l’infiltration
L’objectif principal d’une infiltration est le soulagement symptomatique afin d’optimiser la participation au programme de rééducation. L’infiltration n’est pas une solution isolée : elle complète les mesures orthopédiques et la rééducation. Le choix entre corticostéroïdes, PRP (plasma riche en plaquettes) ou d’autres options dépend du besoin de soulagement rapide, de la volonté de viser une guérison tissulaire et du profil de risque du patient.
Sélection des patients
Les candidats typiques sont des patients avec douleur localisée sous le calcanéum, persistante malgré 6–12 semaines de traitement conservateur, impact fonctionnel important (travail debout, sport) ou récidive après essais antérieurs. Avant toute injection il faut rechercher des signes d’infection locale, des antécédents d’allergie au produit, un diabète mal équilibré, un traitement anticoagulant (à évaluer) ou une pathologie systémique. L’information du patient sur objectifs, alternatives et risques est indispensable.
Preuves d’efficacité : corticoïdes, PRP et ondes de choc
Les méta-analyses et essais randomisés publiés entre 2018 et 2023 montrent des profils distincts :
- Infiltration corticoïde : soulagement rapide de la douleur en quelques jours à semaines. L’effet tend à s’atténuer à 3–6 mois ; le taux d’amélioration rapporté varie selon les études (environ 30–50 % à moyen terme). Risques : atrophie cutanée, dépigmentation, risque faible de rupture de fascia si injections répétées.
- PRP : effet progressif sur 4–12 semaines voire plus, avec parfois une amélioration durable de la douleur et de la fonction. Les résultats sont variables selon la préparation du PRP et le protocole (1 à 3 injections). Taux d’amélioration à 6 mois rapportés dans la littérature : 40–70 %.
- Ondes de choc (shockwave) : effet progressif dépendant du type (focal vs radial), de l’énergie et du nombre de séances (souvent 3–5). De nombreuses études montrent une efficacité comparable ou supérieure au placebo à moyen terme, avec taux d’amélioration 45–75 % selon protocole.
Globalement, corticoïdes = rapidité, PRP et ondes de choc = potentiel de bénéfice durable. Les comparaisons directes restent hétérogènes et doivent être individualisées.
Technique pratique d’infiltration
L’infiltration se réalise idéalement sous échoguidage pour cibler la zone d’insertion du fascia plantaire et réduire le nombre d’injections nécessaires. Procédure type :
- Position du patient : décubitus ventral ou dorsal selon confort.
- Antisepsie rigoureuse et préparation du champ opératoire.
- Anesthésie locale cutanée si nécessaire (petite quantité) ; éviter d’aspirer trop d’anesthésiant au site si on utilise PRP.
- Guidage échographique pour diriger l’aiguille vers la zone douloureuse ; injection lente du produit.
- Temps total 5–15 minutes.
La douleur per‑procédure est brève. Un pic de douleur post‑injection peut survenir 24–48 heures et régresser avec mesures locales (glace, élévation). Pour le PRP, il est conseillé d’éviter les anti‑inflammatoires non stéroïdiens (AINS) durant une semaine pour ne pas inhiber l’action plaquettaire ; pour les corticoïdes, les AINS peuvent être utilisés en post‑procédure si nécessaire.
Nombre d’injections et suivi
On recommande généralement de limiter les infiltrations corticoïdes à 1–3 au maximum, espacées de 4–6 semaines, en évitant les répétitions fréquentes qui augmentent le risque de complications locales. Le PRP peut nécessiter 1–3 injections selon réponse clinique et protocole local. Les ondes de choc sont souvent délivrées en 3 à 5 séances à intervalle hebdomadaire. Le suivi clinique évalue la douleur, la fonction et l’observance de la rééducation et des semelles.
Contre‑indications et effets indésirables
Contre‑indications absolues : infection cutanée locale, hypersensibilité connue au produit. Précautions : diabète mal équilibré (pour corticoïdes), troubles de la coagulation non contrôlés, grossesse (consultation préalable pour ondes de choc). Effets indésirables possibles : douleur post‑injection transitoire, ecchymose, atrophie ou dépigmentation cutanée après corticoïdes, infection rare, et très exceptionnellement rupture du fascia plantaire après injections répétées.
Recommandations pratiques
1) Privilégier d’abord 6–12 semaines de traitement conservateur bien conduit (semelles, étirements, physiothérapie). 2) Proposer infiltration si douleur persistante et retentissement fonctionnel. 3) Choisir corticoïde si besoin d’un soulagement rapide et accepter l’effet souvent transitoire ; préférer PRP ou ondes de choc si l’objectif est une amélioration durable et si le patient accepte une réponse plus progressive. 4) Toujours associer la thérapeutique locale à un programme de rééducation et d’orthèse plantaire. 5) Utiliser l’échoguidage et limiter le nombre d’infiltrations corticoïdes.
En pratique, la décision doit être partagée avec le patient en tenant compte de l’urgence fonctionnelle, des comorbidités et des préférences. Une consultation spécialisée (médecine du sport, rhumatologie ou orthopédie) et un suivi structuré permettent d’optimiser les résultats et de minimiser les risques.