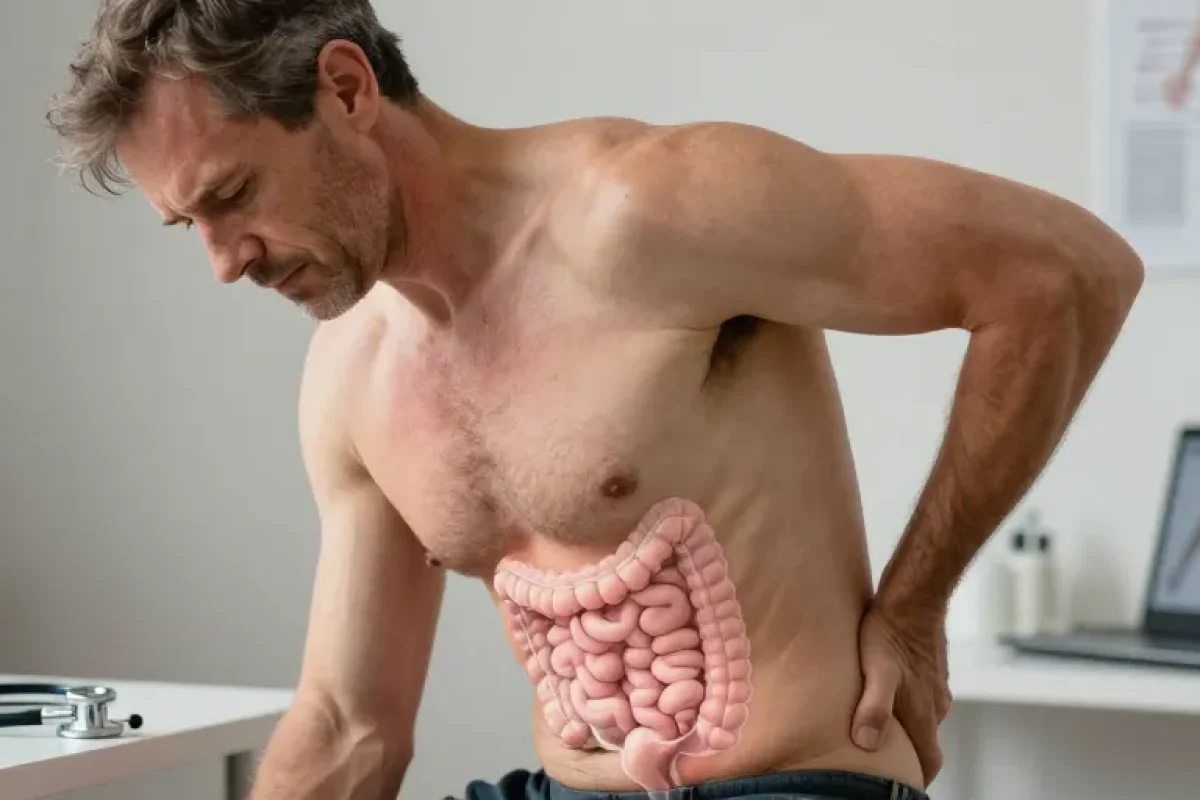
La lombalgie affecte une large proportion de la population adulte : on estime qu’environ 80 % des adultes connaîtront un épisode de douleur lombaire au moins une fois au cours de leur vie. Le rôle des organes abdominaux et du système digestif dans l’apparition ou l’aggravation d’une lombalgie est souvent sous-estimé. Pourtant, des mécanismes anatomiques, fasciaux, neuro‑inflammatoires et fonctionnels peuvent expliquer une relation étroite entre troubles intestinaux (ballonnements, constipation, syndrome du côlon irritable) et douleurs du bas du dos.
Mécanismes anatomiques et fonctionnels
Plusieurs mécanismes rendent plausible le lien entre intestin et bas du dos. Les fascias et les aponévroses abdominales forment une continuité avec le fascia thoraco‑lombaire ; des tensions viscérales chroniques peuvent donc modifier la posture, tirer sur les insertions musculaires et augmenter la sollicitation des structures lombaires. Le muscle psoas, qui relie le rachis lombaire au fémur, est particulièrement impliqué : une hypertonie du psoas secondaire à des dysfonctions viscérales peut produire une douleur lombaire et une limitation de la mobilité.
Sur le plan neurologique, les nerfs viscéro‑somatiques expliquent la douleur référée. Les afférences sensorielles des viscères abdominaux remontent via des racines nerveuses thoraco‑lumbo‑sacrées (par exemple T10 à L2) qui convergent avec les voies sensitives provenant des structures musculo‑squelettiques. Une irritation viscérale ou une inflammation locale peut donc se traduire par une douleur projetée au niveau lombaire.
Rôle du microbiote et inflammation systémique
Le microbiote intestinal influence l’immunité et la régulation de l’inflammation systémique. Une dysbiose ou une inflammation de bas grade peuvent accroître la sensibilité centrale à la douleur, favoriser une amplification des signaux douloureux et contribuer à la chronicisation de la lombalgie. Des études montrent une corrélation plus fréquente entre syndrome du côlon irritable et lombalgie chronique, suggérant un mécanisme bidirectionnel : la douleur peut aggraver le transit, et des perturbations intestinales peuvent amplifier la douleur lombaire.
Diagnostic différentiel et signes d’alerte
Il est essentiel de distinguer une lombalgie liée à un trouble fonctionnel digestif d’une urgence ou d’une pathologie structurelle grave. Les signes d’alerte qui nécessitent une consultation médicale immédiate incluent :
- fièvre associée à douleur abdominale ou lombaire ;
- sang dans les selles ou dans les vomissements ;
- perte de poids inexpliquée ;
- déficit neurologique des membres inférieurs (faiblesse, engourdissements, impossibilité à marcher) ;
- troubles sphinctériens nouveaux (rétention ou incontinence urinaire ou fécale).
En l’absence de ces signes, une approche diagnostique pragmatique et conservatrice est souvent appropriée. Repérer la temporalité entre les symptômes digestifs et les poussées de lombalgie aide à orienter le diagnostic : douleur suivant un repas, ballonnements préalables ou alternance douleur/transit peuvent indiquer une composante viscérale.
Examens et tests simples à réaliser
Avant d’envisager des examens invasifs, quelques tests cliniques et auto‑observations sont utiles :
- tenir un journal symptômes‑alimentation pendant 2 à 4 semaines pour chercher une corrélation entre prise alimentaire, ballonnements et poussées douloureuses ;
- palpation abdominale et recherche de douleur viscérale ou de masse ;
- test de flexion de la hanche et étirement du psoas pour évaluer la contribution musculaire ;
- évaluation neurologique simple des membres inférieurs (force, sensibilité, réflexes) pour exclure compression radiculaire.
Prise en charge pratique et recommandations
Si les signes d’alerte sont absents, des mesures conservatrices permettent souvent d’améliorer significativement les symptômes :
- examiner l’alimentation : essayer un régime pauvre en FODMAPs sur 4 à 6 semaines sous supervision pour réduire ballonnements et douleur viscérale ;
- adapter les fibres : augmenter ou réguler l’apport selon constipation ou diarrhée ;
- exercices ciblés : renforcer la sangle abdominale, assouplir et travailler le psoas, améliorer la mobilité lombaire avec des étirements et mouvements contrôlés ;
- rééducation manuelle : consultation chez un masseur‑kinésithérapeute ou un ostéopathe expérimenté pour traiter tensions viscérales et fasciales ;
- gestes ergonomiques : corriger la posture assise prolongée et améliorer les positions de travail et de sommeil.
Ces interventions méritent d’être testées sur une période de 4 à 6 semaines avec un suivi régulier. Si l’amélioration est limitée, un bilan complémentaire (imagerie, explorations gastro‑entérologiques, bilan inflammatoire) pourra être discuté avec votre médecin.
Ressources et orientation
Pour des informations fiables, référez‑vous aux recommandations des sociétés savantes : Rome Foundation pour les troubles fonctionnels digestifs, NICE ou la Haute Autorité de Santé pour la prise en charge de la lombalgie. Les professionnels de santé (médecin généraliste, gastro‑entérologue, kinésithérapeute) sauront orienter vers les examens et traitements appropriés.
En résumé : le lien entre intestin et lombalgie est plausible et multifactoriel. Un repérage rigoureux des symptômes, des mesures alimentaires simples, des exercices ciblés et une prise en charge manuelle peuvent souvent soulager. Consultez rapidement si des signes d’alerte apparaissent ou si l’évolution est rapidement défavorable.