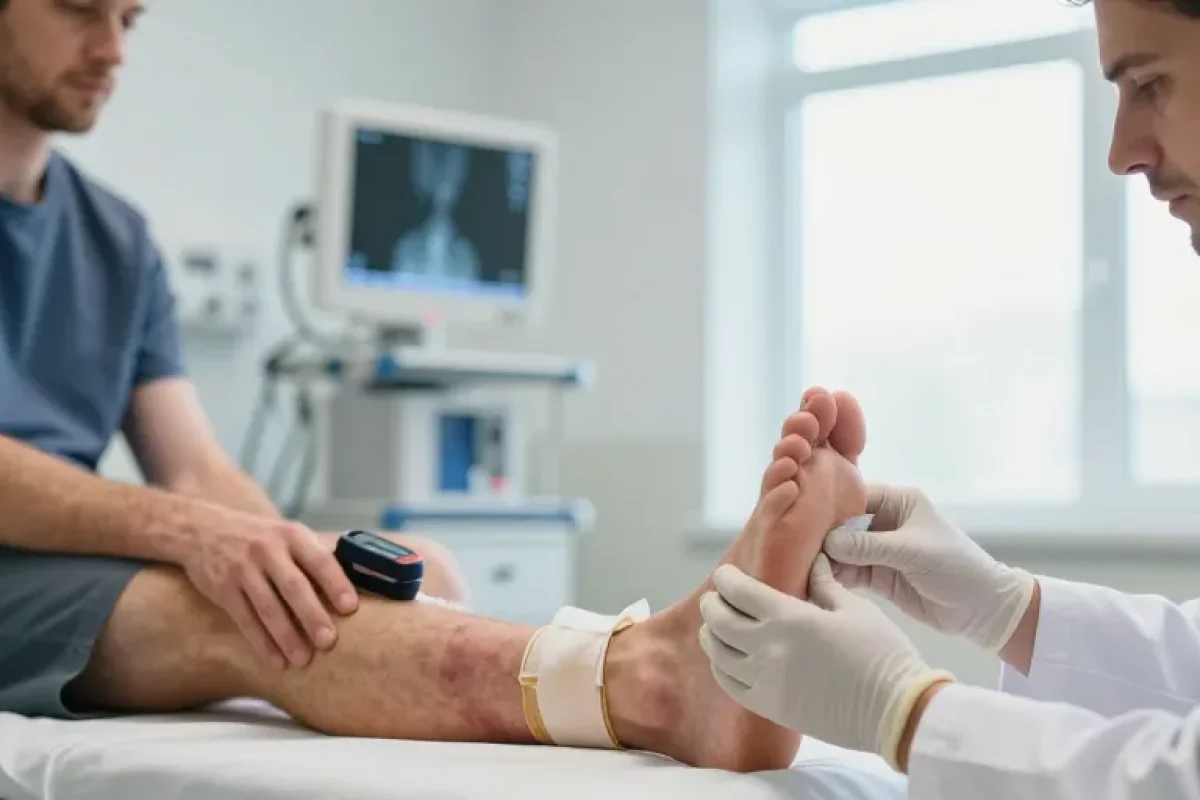
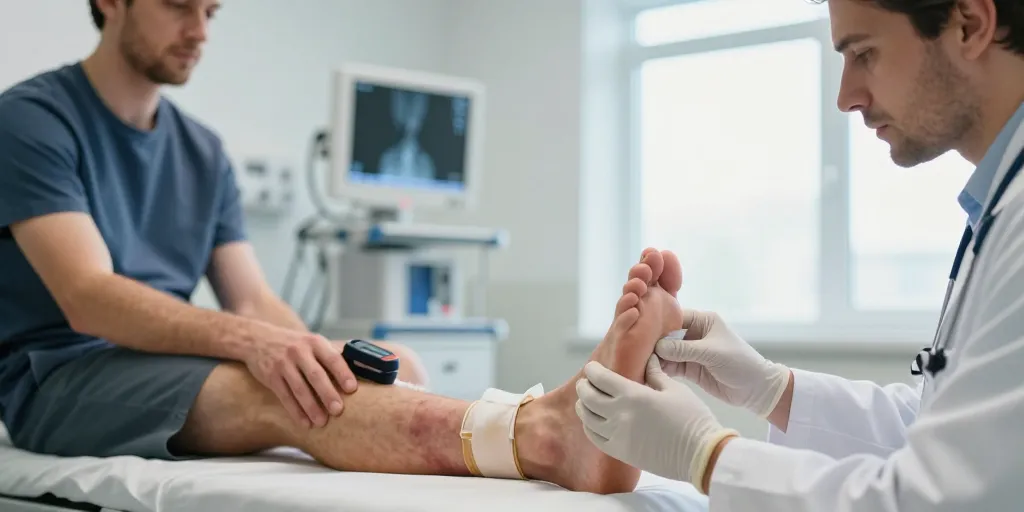
Une cheville qui se tord brusquement après un traumatisme, avec douleur intense et gonflement rapide, peut correspondre à une fracture associée à une luxation. La prise en charge initiale sur le lieu de l’accident et pendant le transport influence fortement le pronostic. La rapidité, la sécurité des gestes et l’alerte des services d’urgence sont déterminantes pour limiter les complications vasculaires, nerveuses et infectieuses.
Signes d’alerte urgents à repérer
Avant toute manipulation, rechercher et documenter systématiquement :
- la présence et la qualité du pouls distal (pédieux et tibial postérieur) ;
- la couleur et la température du pied (pâleur, marbrures, froideur) ;
- les troubles sensitifs (engourdissement, paresthésies) et moteurs (impossibilité de bouger les orteils) ;
- la présence d’une plaie ouverte ou d’un saignement visible ;
- l’alignement grossier de la jambe et l’aspect cutané (tension cutanée, phlyctènes).
L’absence de pouls distal, la pâleur persistante ou l’engourdissement imposent une prise en charge en urgence hospitalière. Ces signes traduisent une possible compromission vasculaire ou nerveuse qui nécessite une réduction et/ou une exploration chirurgicale rapide.
Mesures immédiates sûres à entreprendre
Sur le terrain, privilégier des gestes simples et protecteurs :
- Ne pas tenter de réduction ni de manipulation active si vous n’êtes pas professionnel formé ; une réduction non contrôlée peut aggraver une lésion vasculaire ou nerveuse.
- Immobiliser la cheville dans la position trouvée à l’aide d’une attelle rigide ou d’un dispositif improvisé (planchette, coussins) en évitant toute compression locale excessive.
- Surélever le membre pour limiter l’œdème et appliquer de la glace enveloppée dans un linge pour prévenir l’hypothermie locale (pas de glace directement sur la peau).
- En cas de plaie ouverte, couvrir stérilement sans chercher à remettre de fragments à l’intérieur ; contrôler un saignement majeur par compression ferme et continue.
- Administrer, si possible et sans délai, une analgésie adaptée (paracétamol, AINS si absence de contre-indication) et appeler les secours pour un transfert en milieu hospitalier.
- Documenter l’état neurovasculaire avant et après tout geste (pouls, couleur, sensibilité, mouvement) pour informer l’équipe d’accueil.
Transport et urgence
Organiser un transport médicalisé quand un signe vasculaire, une plaie ouverte, une douleur incontrôlée ou une instabilité manifeste sont présents. Maintenir l’immobilisation et éviter toute traction ou manœuvre de réduction par des personnes non autorisées. En cas d’ischémie clinique (absence de pouls, extrémité froide), signaler la situation comme prioritaire : une réduction en salle d’urgence ou en bloc opératoire sous anesthésie peut être nécessaire pour rétablir la perfusion.
Bilan diagnostique en milieu hospitalier
Le diagnostic repose sur l’examen clinique associé à l’imagerie. Radiographies standards face et profil, et surtout une incidence de la cheville et du pilon tibial, sont réalisées en première intention. Un scanner (TDM) est souvent demandé pour préciser les traits de fracture, la comminution et l’atteinte de la syndesmose. L’état cutané (compromission, plaie) et la vascularisation guident l’urgence chirurgicale.
Principes thérapeutiques et indications opératoires
La décision entre traitement conservateur et opératoire dépend de l’instabilité, du déplacement, de la comminution et de la lésion syndesmotique. Les fractures trimalléolaires, les fractures déplacées, celles associées à une lésion de la syndesmose et les fractures ouvertes sont des indications fréquentes de chirurgie. La fixation interne par vis et plaque restaure l’alignement articulaire ; une fixation externe peut être utilisée comme temporisation en cas de lésions cutanées sévères.
En cas de fracture ouverte, couvrir stérilement, administrer des antibiotiques en urgence et vérifier l’état du vaccin antitétanique. L’antibioprophylaxie et la prise en charge en bloc opératoire sont prioritaires pour prévenir l’infection.
Chronologie de la prise en charge et rééducation
La récupération se déroule en phases graduées :
- Phase aiguë (0–2 semaines) : contrôle de la douleur, immobilisation et protection tissulaire. Surveillance des signes infectieux et vasculaires.
- Phase cicatricielle/consolidation initiale (2–6 semaines) : si chirurgie, cicatrisation cutanée et consolidation osseuse initiale. Maintien d’une immobilisation partielle selon protocole.
- Phase de reprise progressive de la charge (6–12 semaines) : passage à l’appui partiel puis complet selon la consolidation radiologique et clinique.
- Phase de renforcement et retour aux activités (3–6 mois et plus) : rééducation axée sur l’amplitude articulaire, le renforcement musculaire, la proprioception et la reprise progressive des activités sportives.
La rééducation vise à restaurer l’équilibre, la force des peroniers et du triceps sural, ainsi que la coordination. Le retour au sport est individualisé et dépend de la récupération clinique et radiologique.
Face à une fracture-luxation de cheville, la priorité est d’évaluer et de protéger la vascularisation et la fonction nerveuse, d’immobiliser sans tenter de réduction par un non professionnel, et d’organiser un transfert rapide vers un centre orthopédique. Une prise en charge hospitalière adaptée, un bilan radiologique complet et une planification chirurgicale et rééducative permettent de limiter les séquelles et d’optimiser la récupération fonctionnelle.